
【典型病例】
年逾花甲的张奶奶,间隙性便血3年有余,初期自以为“痔疮出血”,自行在yao店买yao服用后有效。近半年来,大便次数由每日三四次增加到七八次,肛门坠胀,便意不尽,呈脓血、粘液便,仍不以为然。
日前,因老伴患心脏病,相伴来医院就诊,顺便来肛肠科声称“痔疮发病”要求取yao。
笔者细问其病史和症状,力劝其进行检查。结果,肛门指检发现:距肛门口5~6厘米处扪及鸽蛋大小肿块,质脆;病理检查确诊为“直肠ai”;腹部B超:肝脏可见多发结节灶。
最后诊断为“直肠ai肝转移”,已属直肠ai中晚期,失去根治希望,患者及家属听后,后悔不已!

善于“伪装”
大肠包括盲肠(不是阑尾)、结肠(升结肠、横结肠、降结肠、乙状结肠)、直肠等,大肠ai中直肠ai占70%,约25%的患者在诊断为肠ai的同时,被发现伴随肝转移。
大肠ai的发病率很高,是我国常见的十大ai症之一。近几年来,我国直肠ai的发病率呈上升趋势,而且患者的发病年龄也明显年轻化。如果能早期发现,并进行手术切除,早期的一期直肠ai的5年存活率可达到70%左右,二期可以达到50%,和其他恶性肿瘤相比,治愈率还是比较高的。
但遗憾的是,有多数直肠ai病例在获得确诊和治疗前,都被不同程度地误诊、误治,误诊率在70%~88%之间。
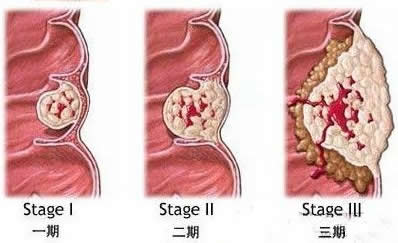
直肠ai是一种善于“伪装”的ai症,因为直肠ai和痔疮的常见症状都是便血,致使很多人一旦出现便血,第一反应就是痔疮;一些非专科医生也容易麻痹大意,没有经过检查就按痔疮治疗,致使直肠ai在痔疮的“掩护”下,不断“生长壮大”,直至发生明显梗阻症状检查后才得以确诊。
这样导致很多直肠ai患者被发现时已是中晚期,不仅延误了诊治,甚至危及生命。
识别真相
由于痔疮和直肠ai的发病部位相似,两者有些症状交叉或不典型时,临床诊断常混淆,错误诊断并非少见。若能对初步印象为“痔疮”的患者,仔细询问病史,认真检查,有可能查出直肠ai早期的蛛丝马迹:
1、年龄差异 痔疮可能发生在任何年龄的患者身上;一般而言,直肠ai患者多是中老年人。
2、排便习惯的改变 这是直肠ai最早也最常见的症状,患者可出现大便变细,次数增多或便秘与腹泻交替出现,有排便不尽的感觉,还常伴有腹部膨胀、阵发性腹痛,而且症状一旦出现,一般不会自行缓解。痔疮则不会引起排便困难,虽然偶尔可出现排便疼痛,不过当炎症消退后即可恢复正常。
3、便血有别 痔疮患者便血,多因排便时擦伤患处所致,血液多数是随着大便排出后滴下来,因此与粪便不相混合,更没有粘液存在。而直肠ai患者的大便则常混有血液、粘液和浓液,还伴有里急后重的感觉。
4、重视筛查 如果患者在40~60岁,家族中有3人以上有肿瘤病史,特别是消化道肿瘤病史,有慢性便秘,慢性肠炎病史,平时爱吃肉,就属于直肠ai“偏爱”的高危人群。这类人应每年做一次全面的肛肠体检,尽早发现ai变。
>>>出现便血反应时,直肠ai是什么阶段?(点击咨询)<<<
检查方法
1 、 直肠指检 对约90%的直肠ai,尤其是直肠下段ai,用手指伸入肛门内检查是一种最有效的方法。因为大部分的痔疮和直肠ai都发生在手指可以触及的部位。
如果用手指由肛门伸入触之,感到内部有一些凸起的小粒则为痔疮。如果感到肠内有菜花硬块或边缘隆起中央凹陷的溃疡,并发现肠腔狭窄得仅能容纳一个手指。
检查后,指套上沾有血液、浓液和粘液者,则极可能患上了直肠ai;同时还可判断扪及肿块的大小和浸润程度,是否固定,有无肠壁外、盆腔内种植性肿块等。
2 、直肠镜或乙状结肠镜检查 直肠指检后应再作直肠镜检查,在直视下协助诊断,观察肿块的形态、上下缘以及距肛门缘的距离,并采取肿块组织作病理切片检查,以确定肿块性质及其分化程度。
对位于直肠中、上段ai肿,手指无法触到,采用乙状结肠镜检是一种较好的方法。
3、 超声检查 直肠内超声显像检查是以探测直肠ai外侵和肿瘤对直肠壁的浸润程度为目的的一种新的诊断方法,其能正确地诊断出肿瘤所侵犯的部位及大小。
4、CT诊断 CT不能作为早期诊断的方法,但CT对晚期直肠ai和复发性直肠ai的手术方案选择有较大意义,它可以直接观察到肿瘤侵犯骨盆肌肉(提肛肌、闭孔内肌、尾骨肌、梨状肌、臀肌)、膀胱和前列腺。
5、钡剂灌肠、纤维结肠镜检查 对直肠ai的诊断帮助不大,故不列为常规检查,仅为排除结肠直肠多发性肿瘤时应用。
6、血清肿瘤标志物 ai胚抗原(CEA)对结直肠ai的诊断具有辅助价值,同时有助于判断预后、判定疗效及监测复发。